Eine auf dem internationalen Kon-
gress der European Respiratory So-
ciety (ERS) in München vorgestell-
te Studie deutet darauf hin, dass die
Messung der Atemtemperatur eine
einfache und nichtinvasive Metho-
de zum Screening und ein zusätzli-
ches Instrument zur Diagnose eines
Bronchialkarzinoms sein könnte.
An der Studie nahmen 82 Patienten
teil, die wegen des Verdachts auf
ein Bronchialkarzinom im Röntgen-
thorax zur Abklärung an die Unikli-
nik von Foggia in Italien überwie-
sen worden waren. Bei 40 Patienten
wurde der Verdacht auf Lungen-
krebs bestätigt, bei 42 konnte ein
Tumor ausgeschlossen werden.
Bei allen Patienten maßen die
Forscher die morgendliche Tempe-
ratur der Ausatemluft mit einem
speziellen Thermometer, das auch
zum Monitoring der Inflammation
bei Asthma verwendet wird (X-Ha-
lo). Liegt die Temperatur der Aus-
atemluft bei dieser Messung nor-
malerweise bei 29 bis 30 ºC, ist sie
bei inflammatorischen Prozessen
höher. Auch ein Bronchialkarzinom
geht von Beginn an mit Entzün-
dungsprozessen einher. Tatsächlich
zeigte sich, dass die Ausatemluft
von Patienten mit einem Lungen-
karzinom mit im Mittel 35,4 ºC sig-
nifikant höher war als bei denjeni-
gen mit nicht bestätigter Krebsdiag-
nose (33,41 ºC). Auch bei Rau-
chern, über 66-Jährigen oder
COPD-Patienten ließ sich ein signi-
fikanter
Temperaturunterschied
zwischen
Krebspatienten
und
Nicht-Krebspatienten feststellen.
Die Temperatur der Ausatemluft
korrelierte dabei mit den Packungs-
jahren und der Tumorprogression.
Um diese Temperaturerhöhung
diagnostisch zu nutzen, legten die
Forscher als Cut-off-Wert 34 ºC
fest. Damit erreichte der Test in
dieser ersten Pilotstudie allerdings
nur eine Sensitivität von 62%. Den-
noch glaubt die Erstautorin der
Studie, dass der Test das Instru-
mentarium zur Krebsdiagnose er-
weitern kann. Noch müsse man
aber weitere Studien mit anderen
inflammatorischen Erkrankungen
im Vergleich durchführen und die
in der aktuellen Pilotstudie vorge-
legten Ergebnisse in anderen und
größeren Kohorten validieren.
(fk)
Studie überprüft
Screening mit
Atemtest
Temperaturunterschiede
in der Ausatemluft sollen
die Diagnose von Bron-
chialkrebs ermöglichen.
BRONCHIALKARZINOM
Eine Studie aus 36 deutschen und ös-
terreichischen Zentren untersuchte
den Stellenwert der nicht-invasiven
Beatmung (non-invasive ventilation,
NIV) bei COPD-Patienten mit chroni-
scher Hyperkapnie (Lancet Respir
Med 2014;9:698-705). Eingeschlossen
wurden Patienten, bei denen in einer
stabilen Krankheitsphase mindestens
ein PaCO
2
von 7,0 kpa (51,8 mmHg)
vorlag. 102 Patienten wurden in eine
NIV- und 93 in eine Kontrollgruppe
randomisiert. In der Interventions-
gruppe brachen neun Patienten die
NIV vorzeitig ab. Der mittlere Inspira-
tionsdruck lag bei 21,6 cmH
2
O, der
mittlere Exspirationsdruck bei 4,8
cmH
2
O, die mittlere Hintergrundfre-
quenz bei 16/min und die mittlere An-
wendungsdauer bei 5,9 h/d.
Ziel: PaCo
2
unter 6,5 kpa
Die Dauer der NIV betrug mindestens
sechs Stunden täglich. Follow-up-Visi-
ten gab es nach zwei Wochen und
dann nach drei, sechs, neun und zwölf
Monaten. Außerdem fanden alle vier
Wochen Telefonkontakte statt. Die
NIV erfolgte im druckunterstützten
Modus und, falls toleriert, mit hohen
Hintergrundfrequenzen. Ziel war es,
eine PaCO
2
-Absenkung um mindes-
tens 20% oder einen PaCO
2
unter 6,5
kpa (48,1 mmHg) zu erreichen.
Primärer Endpunkt war das Ein-
Jahres-Überleben. Darüber hinaus
wurden Blutgas-Analysen unter Spon-
tanatmung, Lungenfunktion, Sechs-
Minuten-Gehtest und Lebensqualität
als sekundäre Endpunkte erfasst.
Innerhalb der einjährigen Beobach-
tungszeit starben 12% der Patienten in
der NIV- und 33% in der Kontroll-
gruppe. Dabei ergab sich ein signifi-
kant besseres Überleben in der NIV-
Gruppe. Signifikante Verbesserungen
zeigten sich auch hinsichtlich pH, Pa-
CO
2
, Bicarbonat, FEV
1
sowie Lebens-
qualität (erhoben per SGRQ- und
SRI-Fragebogen).
„Die aktuellen GOLD-Empfehlun-
gen sehen allenfalls bei Patienten mit
„ausgeprägter Hyperkapnie“ einen ge-
wissen Nutzen der NIV. Tatsächlich
wurde aber bisher nur in einer einzi-
gen Studie ein marginaler Überlebens-
vorteil beschrieben – allerdings zulas-
ten der subjektiv eingeschätzten Le-
bensqualität.“ so Professor Stephan
Budenweiser von der Medizinische
Klinik III, Klinikum Rosenheim, in
seinem Kommentar zu der Studie.
Dies sei die erste prospektive, rando-
misierte Studie, die einen klaren Über-
lebensvorteil unter NIV bei Patienten
mit schwerer COPD und chronischer
Hyperkapnie belegen könne. Ein wei-
teres, wichtiges Ergebnis sei die –
wenn auch insgesamt nur geringe –
Verbesserung der Lebensqualität, die
hinsichtlich SGRQ zumindest bei gut
einem Viertel der Patienten auch defi-
nitionsgemäß klinisch bedeutsam war.
Lange Rekrutierungsphase
Die Autoren führen ihre positiven Er-
gebnisse in erster Linie auf die gleich-
zeitig erreichte PaCO
2
-Absenkung
(gemessen tagsüber, eine Stunde nach
Beendigung der NIV) zurück. Tat-
sächlich konnte, laut Budweiser, in
früheren randomisierten Studien oft
keine signifikante Besserung der Hy-
perkapnie durch die Beatmung er-
reicht werden – vermutlich in erster
Linie wegen eines zu niedrigen Inspi-
rationsdrucks.
Auffällig sei die sehr lange Rekru-
tierungsphase von über sechs Jahren,
was auf eine gewisse Patientenselekti-
on hinweisen könnte. Das nicht-ver-
blindete Studiendesign lasse außerdem
den Gedanken zu, dass beatmete Pati-
enten eine intensivere medizinische
Betreuung erfahren haben könnten.
„Leider bieten die Autoren auch keine
genauere Charakterisierung (zum Bei-
spiel durch Subgruppenanalysen) von
Patienten, die überdurchschnittlich
stark von der Beatmung profitiert ha-
ben“ bedauert Budweiser. Auch einen
Grund für die Verbesserung des Lang-
zeitüberlebens liefere die Studie nicht.
Hypothesen seien die Veränderung des
Atemmusters (auch unter Spontanat-
mung), die muskuläre Entlastung und
die frühzeitige Kompensation einer
Exazerbation durch die NIV.
Nach Einschätzungen von Budwei-
ser darf diese Studie dennoch als Mei-
lensteinarbeit bezeichnet werden, weil
sie erstmals nachhaltige Evidenz für
die in vielen pneumologischen Zentren
geübte Praxis liefert, Patienten mit sta-
biler COPD und einem PaCO
2
über
50-55 mmHg für eine NIV in Betracht
zu ziehen.
Quelle: MMW – Fortschritte der Medizin
2014/19:38
CO
2
-Absenkung bessert
Langzeitüberleben bei COPD
Erstmals konnte in einer
randomisierten Studie ein
Überlebensvorteil nachge-
wiesen werden, wenn stabi-
le COPD-Patienten mit
Hyperkapnie effektiv nicht-
invasiv beatmet werden.
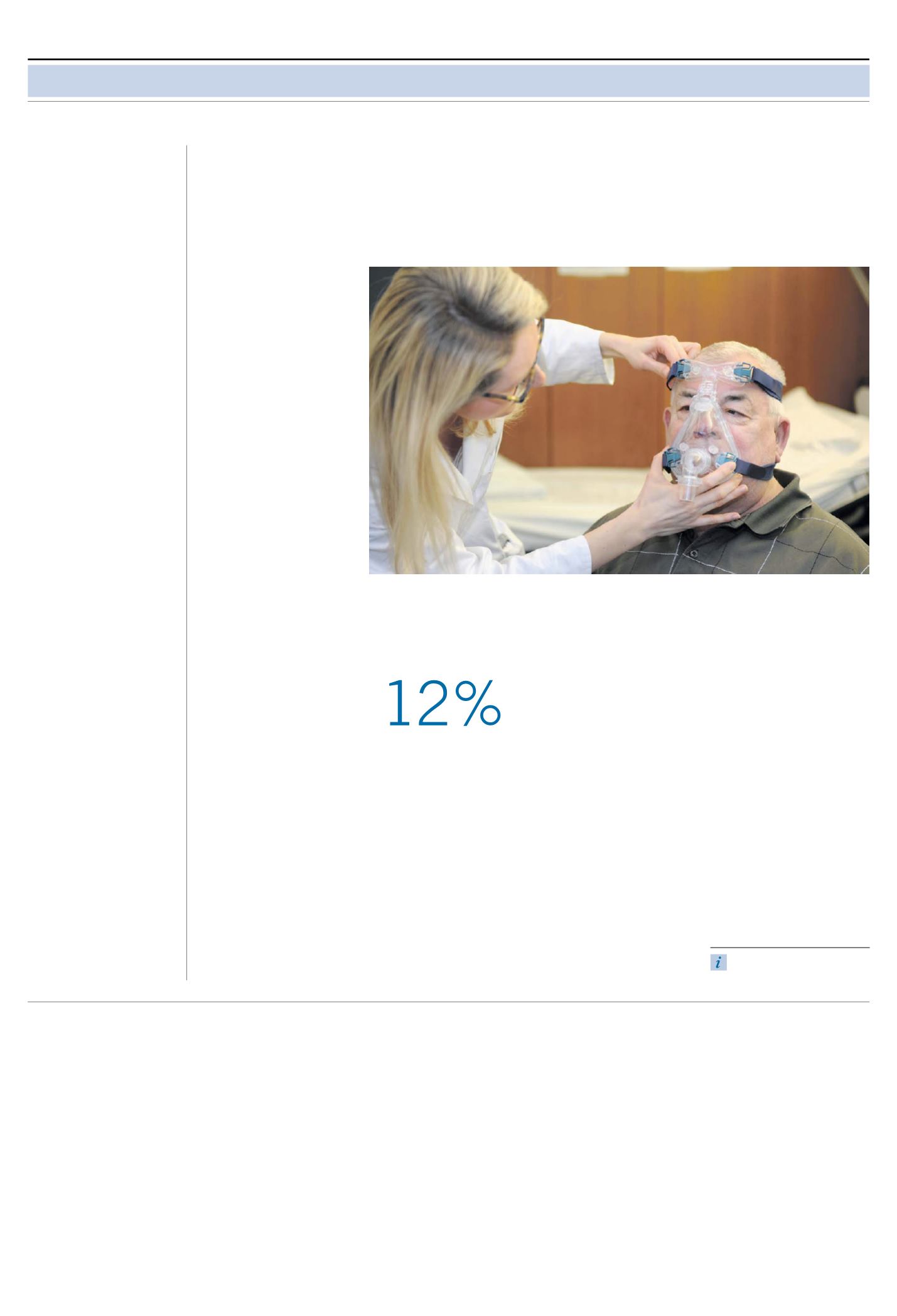
Nicht-invasive Beatmung bei COPD kann das Leben verlängern.
© MATHIAS ERNERT, UNIVERSITÄTS-HNO-KLINIK MANNHEIM
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
●
der Studienteilnehmer
in der NIV-
Gruppe starben während des ein-
jährigen Beobachtungszeitraums. In
der Kontrollgruppe waren es 33%.
Somit ergab sich ein signifikant bes-
seres Überleben in der NIV-Gruppe
(p 0,001; relatives Risiko 0,24;
95%-Konfidenzintervall 0,11-0,49).
COPD-Patienten leiden bekannterwei-
se nicht nur unter der Erkrankung der
Lunge, sondern auch unter sekundä-
ren Krankheitsmanifestationen wie ei-
ner eingeschränkten Herz-Kreislauf-
Funktion, pulmonaler Kachexie und
muskulärer Dysfunktion. Wie Dr. Rai-
ner Glöckl, Schön Klinik Berchtesga-
dener Land, beim 45. Deutschen
Sportärztekongress in Frankfurt am
Main erläuterte, lässt sich bei den Be-
troffenen durch eine Trainingstherapie
das geschädigte Lungengewebe zwar
nicht beeinflussen, wohl aber die Ske-
lettmuskulatur: „Das körperliche Trai-
ning wirkt der muskulären Dysfunkti-
on und Atrophie entgegen, steigert so
die Leistungsfähigkeit, verringert die
Atemnot und trägt zu einer Verbesse-
rung der Lebensqualität bei.“
Viele Patienten versuchen körperli-
che Belastung zu meiden, weil sie dar-
unter rasch an Atemnot leiden. Auch
können sie die für einen Trainingsef-
fekt erforderlichen hohen Belastungs-
reize oft nicht ausreichend lang bewäl-
tigen. „Aus diesem Grund brauchen
COPD-Patienten Trainingsmethoden,
die an ihre individuelle respiratorische
und kardiovaskuläre Situation ange-
passt sind“, stellt Glöckl fest.
Unter den Trainingsformen für Pa-
tienten mit schwerer COPD am bes-
ten geeignet ist ein intensives Intervall-
training, weil es durch den Wechsel
von Belastungs- und Erholungsphasen
ein wirksames Ausdauertraining er-
möglicht. „Im Vergleich zu einer Dau-
ermethode leiden die Patienten weni-
ger stark unter Atemnot und weniger
an Beinermüdung“, berichtet Glöckl.
Geeignet sei das Intervalltraining für
Patienten mit schwerer Obstruktion
(FEV
1
40%), niedriger Leistungsfä-
higkeit ( 60% Watt
max
/Soll), starkem
Abfall der pulsoximetrisch gemessenen
Sauerstoffsättigung (SpO
2
85%) und
sehr starker Dyspnoe bei der Aus-
übung einer Dauermethode.
Bei den Patienten beliebter, weil es
ventilatorisch weniger stark belastet,
ist Glöckl zufolge das Krafttraining.
„Es bringt für die Patienten einen gro-
ßen Nutzen bei Alltagsaktivitäten wie
zum Beispiel. beim Aufstehen vom
Stuhl, Treppensteigen oder beim An-
heben von Gegenständen. Wichtig zu
wissen ist, dass ein lokales Krafttrai-
ning auch in der akuten Exazerbation
sicher und effektiv ist“, sagt Glöckl.
Neben den konventionellen Metho-
den Kraft- und Ausdauertraining, die
Glöckl zufolge bei allen COPD-Pati-
enten eingesetzt werden sollten, gibt es
alternative Methoden, wie Nordic
Walking, Atemmuskeltraining, Aqua-
training und Vibrationstraining, die
den Patienten – je nach Indikation –
ergänzend angeboten werden können.
Mit dem Training auf einer Vibrati-
onsplatte lassen sich von der Muskel-
lockerung bis hin zum Muskelaufbau
verschiedene Ziele erreichen. „Das
Training unterstützt andere Maßnah-
men zur Steigerung der körperlichen
Leistungsfähigkeit optimal und verur-
sacht keine Nebenwirkungen“, so der
Sportwissenschaftler. Ergänzend sollte
die Langzeitcompliance für körperli-
che Aktivität gefördert werden.
(wed)
Intervalltraining eignet sich
für Patienten mit schwerer
COPD besonders, weil es
zu weniger Atemnot und
Beinermüdung kommt als
beim Dauertraining.
Welche Sportarten für COPD-Patienten geeignet sind
12
Dezember 2014
BDI aktuell
Schwerpunkt Pneumologie


