Basic HTML-Version
Medizin
Nr. 7 • Juli 2012
13
Anamnese
Der 36-jährige Patient aus Somalia,
der seit einem Jahr in Deutschland
lebte, wurde in unser Krankenhaus
zur weiteren Abklärung eines Öso-
phagusulkus eingewiesen, welches
bei einer ambulant durchgeführten
Gastroskopie tumorös auffiel. Es
bestand ein retrosternales Druckge-
fühl seit mehreren Wochen, das vor
allem nachts verstärkt vorhanden
war. Dysphagie und Odynophagie
wurden verneint. Husten, Fieber,
Nachtschweiß und Gewichtsabnahme
lagen nicht vor. Vorerkrankungen
bestanden nicht. Keine Dauermedika-
tion.
Körperlicher Untersuchungsbefund
Patient in gutem Allgemeinzustand
und reduziertem Ernährungszustand
(178 cm, 63 kg). Vergrößerte periphe-
re Lymphknoten nicht palpabel.
Mund- und Rachenbefund ohne Auf-
fälligkeiten. Kein Fieber. Der Blut-
druck lag bei 125/80 mm Hg. Die
Herzfrequenz betrug 86/min. Herz-
aktion rhythmisch, ohne Nachweis
eines pathologischen Herzgeräusches.
Atmung mit einer Frequenz von
16/min unauffällig. Pulmo, Cor und
Abdomen ohne pathologischen Unter-
suchungsbefund.
Laborchemische Untersuchungen
Außerhalb des Normbereichs lagen
Transaminasen (GOT 46 IU/l,
GPT 58 IU/l), Gamma-GT (175 IU/l),
Alkalische Phosphatase (234 IU/l) und
C-reaktives Protein (70 mg/l). Leuko-
zyten (10200/μl), leichte mikrozytäre
hypochrome Anämie, Hämoglobin-
Wert 12,4 g/dl. Unauffälliges Differen-
zialblutbild.
Diagnostik
EKG, Röntgen-Thorax und Abdomen-
sonographie ohne pathologischen
Befund.
Gastroskopie
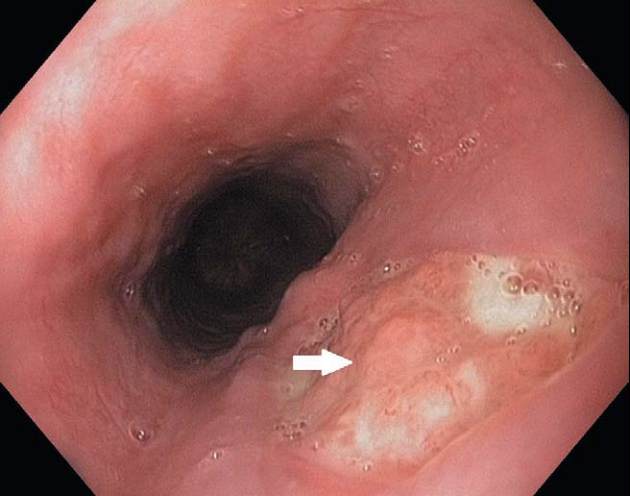
Es zeigte sich bei 30 cm ab Zahnreihe
ein tumoröses großflächiges ovaläres
Ulkus und eingesunkenem Ulkus-
grund, das einen schmierigen grau-
weißlichen Belag aufwies mit unebe-
ner Oberfläche (Abb. 1). Aus dem
Ulkus wurden zur histologischen und
mikroskopischen Untersuchung im
Verlauf multiple Biopsien entnom-
men.
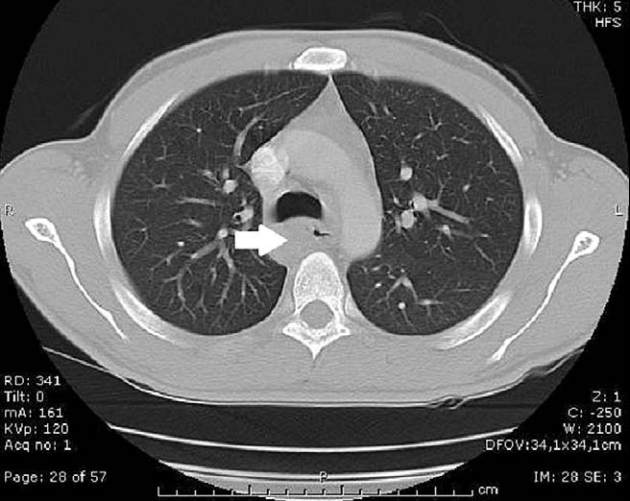
Computertomographie
Bei Verdacht auf ein Ösophaguskarzi-
nom wurde ergänzend eine CT des
Thorax veranlasst. Hier stellten sich
neben einer auffälligen Verdickung
der Ösophaguswand vergrößerte
infrakarinale Lymphknoten mit zer-
klüftetem Lumen dar (Abb. 2). Die
Lungenfeinstruktur und die Mediasti-
nalorgane zeigten sich unauffällig.
Histologie Ösophagusulkus
Histologisch zeigte sich eine inflam-
matorische pseudotumoröse Läsion
mit exulzerierter intraösophagealer
Nekrosezone und leicht polymor-
phem Granulationsgewebe in der
Tiefe. Ein Anhalt für Malignität
bestand nicht. Des Weiteren konnten
histologisch keine Granulome oder
Mykobakterien nachgewiesen wer-
den. Für weitere Erreger wie Herpes
simplex oder Zytomegalievirus ergab
sich kein positiver Antigennachweis.
Infektionen durch Pilze oder andere
Mikroorganismen wurden ebenfalls
ausgeschlossen.
Serologie
In der weiteren differenzialdiagnosti-
schen Abklärung der ulzerösen Läsion
konnten zudem eine Luesinfektion
und Nokardiose ausgeschlossen wer-
den. Parasitäre Ursachen wie Trypa-
nosomiasis und Schistosomiasis
bestätigten sich ebenfalls nicht. Eine
HIV-Infektion lag nicht vor (HIV 1 + 2
negativ). Ebenfalls negativ blieb die
Hepatitis-B- und Hepatitis-C-Serolo-
gie.
Mikrobiologie
Nach Ausschluss eines Ösophaguskar-
zinoms und oben erwähnter Infekti-
onskrankheiten wurde bei Verdacht
auf eine extrapulmonale Tuberkulose
eine mikrobiologische Untersuchung
von Biopsiematerial mit der Fragestel-
lung nach Mykobakterien veranlasst.
Bei mikroskopisch negativem Ergeb-
nis konnten schließlich in der kultu-
rellen Anzucht Mykobakterien nach-
gewiesen werden, die dem Myco-
bacterium-tuberculosis-Komplex
zuzuordnen waren. Es handelte sich
dabei um einen vollkommen sensi-
blen Stamm.
Bronchoskopie
Makroskopisch vollkommen reizloses
Bronchialsystem. In der Bronchialla-
vage konnten weder mikroskopisch
noch kulturell Mykobakterien nach-
gewiesen werden.
Histologie Leberpunktat
Solitäres Epitheloidzellgranulom ohne
verkäsungsartige Nekrose oder Skle-
rose. Keine eindeutigen Mykobakte-
rien. Granulomatöse Hepatitis.
Therapie und Verlauf
Bei Therapiebeginn befand sich der
Patient in gutem klinischem Allge-
meinzustand. Eine primäre pulmona-
le Tuberkulose konnte weder bildge-
bend noch durch bronchoalveoläre
Lavage diagnostiziert werden. Es lag
somit der Verdacht einer primären
extrapulmonalen Tuberkulose im
Ösophagus vor, wobei eine primäre
Lymphknotentuberkulose ausgehend
von den im Computertomogramm
dargestellten vergrößerten infrakari-
nalen Lymphknoten mit sekundärem
Befall des Ösophagus ebenso in Frage
kommt. Die histologische Diagnose
einer granulomatösen Hepatitis legte
den Verdacht auf eine Beteiligung der
Leber nahe, wenngleich Mykobakte-
rien nicht dargestellt wurden. Für
weitere Ursachen einer granulomatö-
sen Hepatitis infektiöser und nichtin-
fektiöser Genese gab es keinen Anhalt.
Anzeichen für das Vorliegen einer
tuberkulösen Meningitis oder weite-
rer Organmanifestation gab es nicht.
Die antituberkulotische Therapie
wurde als Standard-Therapie für
6 Monate vorgesehen. Dabei wurde
eine Kombination mit Rifampicin,
Isoniazid, Ethambutol, Pyrizinamid
über 2 Monate eingesetzt. Anschlie-
ßend wurde als Erhaltungstherapie
Isoniazid und Rifampicin für weitere
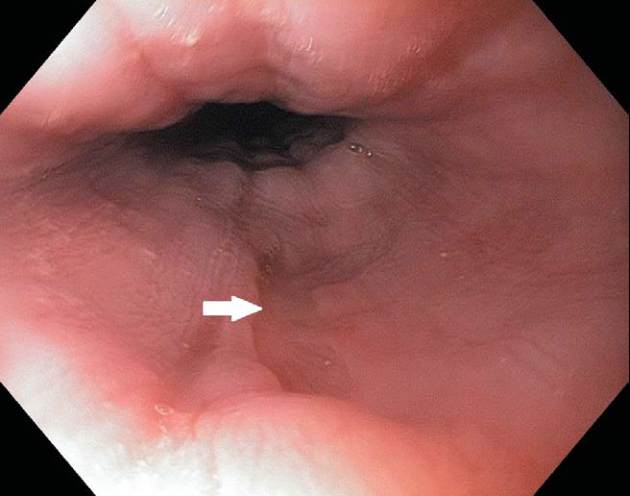
4 Monate gegeben. Die endoskopische
Kontrolle nach 2 Monaten unter anti-
tuberkulotischer Therapie zeigte eine
deutliche Rückbildung der ulzerösen
Läsion mit geringer narbiger Mukosa-
veränderung (Abb. 3). In der kulturel-
len Anzucht waren nun unter Thera-
pie keine Mykobakterien mehr nach-
zuweisen.
Diskussion
Die Tuberkulose zählt weltweit zu
den häufigsten Infektionen [9]. In
Deutschland konnte in den letzten
Jahrzehnten ein starker Rückgang der
Tuberkuloseinzidenz beobachtet wer-
den. Im Jahr 2009 wurden in Deutsch-
land 4444 Tuberkulosefälle gemeldet,
was einer Inzidenz von 5,4 Fällen pro
100.000 Einwohner entspricht. Unter
den Einwohnern mit ausländischer
Staatsbürgerschaft war die Inzidenz
jedoch 5,5-mal höher als bei deut-
schen Staatsbürgern. Die Tuberkulose
trat in 80 % als pulmonale Tuberkulo-
se auf, in 20 % war eine extrapulmo-
nale Manifestation zu verzeichnen [8].
Eine Tuberkulose des Ösophagus ist
eine Rarität. Nach einem Review aus
dem Jahr 1993 wiesen nur 0,3 % der
Patienten mit intestinalem Befall eine
Ösophagustuberkulose auf [6]. Den-
noch konnte schon in einer sehr frü-
hen Kasuistik von de Mas et al. aus
dem Jahr 1986 die Tuberkulose als
Ursache eines ulzerösen Ösophagus-
tumors diagnostiziert werden. Auch
hier gehörte die Patientin, wie in
unserem Fall, einer jüngeren Alters-
gruppe an und war südländischer
Herkunft [2]. Bei Patienten mit derar-
tiger Konstellation und retrosternalen
Beschwerden sollte immer eine extra-
pulmonale Manifestation der Tuber-
kulose differenzialdiagnostisch in
Erwägung gezogen werden und im
Rahmen der Diagnostik frühzeitig
eine Gastroskopie durchgeführt wer-
den. Die Symptome einer Ösophagus-
tuberkulose sind unspezifisch. In
Kasuistiken werden am häufigsten
Dysphagie, Gewichtsabnahme, Häma-
temesis und, wie in unserem Fall,
retrosternale Schmerzen geschildert
[1, 3-5]. Endoskopisch präsentiert sich
am häufigsten ein Ulkus mit untermi-
nierenden Rändern im mittleren Öso-
phagus, charakteristischerweise in
anatomischer Nähe zur Bifurkation
und den mediastinalen Lymphknoten
[1, 3-5]. Prinzipiell kann die Läsion
Ulzeröser Tumor der Speiseröhre
als Erstmanifestation einer
extrapulmonalen Tuberkulose
Kasuistik
Läsionen im Ösophagus sind häufig anzutreffende endoskopische Befunde. Im Falle eines ulzerösen
Tumors ist an erster Stelle eine maligne Erkrankung auszuschließen. Eine weitere wichtige Differenzial-
diagnose ist der Morbus Crohn. Neben physikalischen und chemischen Ursachen ist insbesondere auch
eine infektiöse Genese differenzialdiagnostisch in Erwägung zu ziehen. In unserem Fall konnte der ulze-
röse Tumor auf die Primärmanifestation einer extrapulmonalen Tuberkulose zurückgeführt werden.
Abb. 1
Ulzeröser Tumor im mittleren Ösophagus. Initialbefund (Pfeil).
Abb. 2
Radiologisch tumoröse Wandverdickung des Ösophagus infracarinal (Pfeil).
Abb. 3
Rückbildung der tuberkulösen Läsion nach 2 Monaten (Pfeil).

