Basic HTML-Version
Medizin
Nr. 7 • Juli 2012
11
auch bei modernen Mehrzeilen-CTs
geringer als die Sensitivität der Char-
tis
®
-Messsung.
kurzgefasst
Anamnese, Lungenfunktion und
Röntgen-Thorax ermöglichen die Sta-
dieneinteilung und die Eingruppie-
rung der COPD nach der GOLD-Klassi-
fikation sowie den Nachweis des Phä-
notyps Emphysem. Der Nachweis
einer heterogenen Verteilung erfolgt
im hochauflösenden CT sowie in der
Szintigrafie und eine kollaterale Ven-
tilation lässt sich mit modernen
Methoden bronchoskopisch messen.
Bronchoskopische Lungenvolumen-
reduktion
Endobronchiale Ventilimplantation
bei heterogenem Lungenemphysem
und negativer kollateraler Ventilation
Wenn die kollaterale Ventilation
negativ ist und auch die weiteren Kri-
terien nach Tab. 1 erfüllt sind, ist eine
bronchoskopische Ventilimplantation
erfolgversprechend (Abb. 4, Abb. 5,
Abb. 6). Die meisten Erfahrungen lie-
gen für die Implantation von endo-
bronchialen Einwegventilen von Typ
Zephyr
®
vor. Im VENT-Trial konnte
belegt werden, dass sich nicht nur
Atemnot und Lebensqualität bessern,
sondern auch das FEV1 in der Lun-
genfunktion und die Gehstrecke im
6-Minuten-Gehtest signifikant verbes-
sern [27] (Tab. 2). Bei 220 Patienten
mit bronchoskopischer Ventilimplan-
tation verbesserte sich der FEV
1
-Wert
nach 6 Monaten im Durchschnitt um
4,3 %, wohingegen er sich bei den
101 Patienten in der Kontrollgruppe
um 2,5 % verschlechtert hatte. Der
Unterschied zwischen beiden Grup-
pen betrug damit 6,8 %. Die Ergebnis-
se in der Gehstrecke im 6-Minuten-
Gehtest waren ähnlich. Dies ist umso
bemerkenswerter, als unter den
damaligen Voraussetzungen sowohl
Patienten therapiert wurden, bei
denen eine positive kollaterale Venti-
lation vorlag, als auch Patienten, bei
denen ein vollständiger Verschluss
eines Lappenbronchus nicht gelungen
ist. Unter diesen Voraussetzungen
würden heute andere Methoden
bevorzugt und deshalb ist davon aus-
zugehen, dass heute bei besserer prä-
therapeutischer Patientenauswahl die
Erfolge deutlicher ausgeprägt wären.
Unter den damaligen Studienbedin-
gungen waren die Ergebnisse zwar
signifikant, aber die Patienten, die nur
die durchschnittliche Verbesserung
des FEV
1
und der Gehstrecke erzielt
haben, dürften im Alltag meist nur
wenig davon bemerkt haben. Bei rich-
tiger Auswahl der Patienten sollte
heute die Ausprägung näher bei den
in der Subgruppenanalyse genannten
Werten sein: Bei ausgeprägter Hete-
rogenität des Emphysems kann eine
Zunahme der FEV
1
um ca. 15 %
erwartet werden. Wenn ein vollstän-
diger Lappenverschluss gelingt und
als Hinweis auf eine negative kollate-
rale Ventilation die Fissur zu benach-
barten Lungenlappen vollständig
erhalten ist, betrug die FEV
1
-Steige-
rung in der VENT-Studie mehr als
20 %. Die Komplikationsrate innerhalb
der ersten 12 Monate lag im Thera-
piearm bei 10,3 % und im Kontrollarm
bei 4,6 %. Komplikationen waren am
häufigsten Exazerbationen der COPD,
Hämoptysen und Pneumothoraces. In
4,2 % trat eine Pneumonie im thera-
pierten Lungenbereich auf.
Die europäischen Daten (EURO-VENT)
zeigen eine mittlere Volumenredukti-
on von 1470 ml bei Patienten mit
kompletter Fissur und vollständigem
Lappenverschluss. In dieser Unter-
gruppe hatten nach 6 bzw. 12 Mona-
ten 65 % bzw. 60 % der Patienten eine
FEV
1
-Steigerung von mehr als 15 %
[17]. Bei Patienten mit Atelektasenbil-
dung nach der Ventilimplantation
konnte ein Überlebensvorteil belegt
werden [18].
Diese Methoden müssen immer indi-
viduell besonders sorgfältig indiziert
werden, da neben ggf. ausbleibendem
Erfolg auch schwere Komplikationen
möglich sind. Vor allem ein Pneumot-
horax kann bei diesen Patienten
lebensbedrohlich sein. Wenn eine
Drainagetherapie allein nicht erfolg-
reich ist, ist eine dann notwendige
Operation eine hohe Herausforderung
für den Thoraxchirurgen und das
betreuende Team. Als Spätkomplika-
tionen können nach eigenen Erfah-
rungen Bronchusstenosen durch
Granulationsgewebe und dadurch
bedingte Blutungen auch noch nach
mehreren Jahren auftreten. In den
bislang vorliegenden Studien hat
diese Komplikation wegen der kurzen
Beobachtungszeiten keinen adäqua-
ten Stellenwert gefunden. Granulati-
onsgewebe ist im klinischen Alltag
häufig ein Grund, Ventile wieder zu
entfernen. Der Therapieerfolg muss
dadurch nicht obligat verloren wer-
den, da eine seit längerer Zeit beste-
hende Atelektase in der Regel unver-
ändert bleibt. Retentionspneumonien
durch Sekretverhalt werden dagegen
nur selten beobachtet. Dies dürfte
daran liegen, dass Bronchialsekret
durch die Ventilöffnung nach außen
gelangen kann und häufige Infekte
oder starke Sekretbildung als Kon-
traindikation gelten. Auch über endo-
bronchiale Ventile mit anderem Auf-
bau liegen analoge Daten vor [31].
kurzgefasst
Patienten mit heterogen verteil-
tem Lungenemphysem können von
einer bronchoskopischen Lungenvolu-
menreduktion profitieren. Eine endo-
bronchiale Ventilimplantation ist vor
allem dann erfolgversprechend, wenn
keine kollaterale Ventilation messbar
ist.
Methoden beim heterogenen
Lungenemphysem mit positiver
kollateraler Ventilation
Geeignete Methoden bei heterogen
verteiltem Lungenemphysem und
positiver kollateraler Ventilation kön-
nen sein: Bronchoskopische Lungen-
volumenreduktion mittels thermi-
scher Verkleinerung (BTVA) (Abb. 7)
[29], Implantation von Spiralen [15]
oder die Applikation von Gewebekle-
ber [16]. Außerdem liegen Studien vor
über biologische Methoden mit Aus-
waschung von Surfactant [6] und Ein-
bringen von Stents zur Entlüftung
überblähter Areale [28]. Nur die
endobronchiale Ventilimplantation ist
über längere Zeit reversibel. Alle
anderen Methoden können nicht
mehr rückgängig gemacht werden, da
auch bei implantierten Spiralen das
proximale Ende in der Regel nach kur-
zer Zeit mehr sichtbar ist und damit
eine bronchoskopische Entfernung
nicht mehr zuverlässig möglich wird.
Unter diesen Alternativen hat die
thermische Methode den Vorteil, dass
dabei kein Fremdmaterial eingebracht
werden muss. Die bislang verfügbaren
Publikationen lassen es bei dieser
Methode allerdings noch nicht zu,
verlässliche Angaben über das Aus-
maß und die Dauer der Funktionsver-
besserung zu machen.
kurzgefasst
Wenn die Indikation zur bron-
choskopischen Lungenvolumenreduk-
tion gegeben ist und eine positive kol-
laterale Ventilation vorliegt, stehen
Alternativen zur Ventilimplantation
zur Verfügung. Wirksame Verfahren
sind vor allem die thermische Volu-
menreduktion, die Implantation von
Spiralen und die Applikation von
Gewebekleber, wobei eine verglei-
chende Bewertung aufgrund der bis-
her vorliegenden Daten noch nicht
endgültig möglich ist.
Therapeutische Anlage eines
iliakalen AV-Shunts
Eine schwere COPD verursacht eine
Verteilungsstörung mit einem Venti-
lations-Perfusions-Mismatch. Eine
Ursache dafür kann die hypoxisch
bedingte pulmonale Vasokonstriktion
(Euler-Liljestrand-Mechanismus) sein.
Die glatte Muskulatur der Pulmona-
larterien gilt hierbei sowohl als Sen-
sor als auch als Effektor. Wenn die
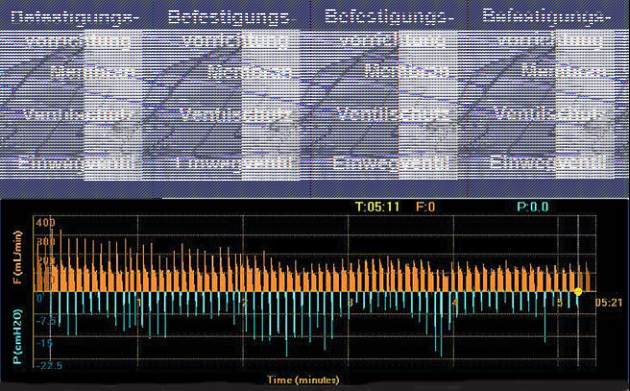
Abb. 3
Fluss- und Druckdiagramm der kollateralen Ventilation: Bei negativer kollateraler
Ventilation (oben) geht der Fluss nach Bronchusblockade rasch gegen Null zurück, bei
positiver kollateraler Ventilation (unten) bleibt der Fluss aus der Peripherie kontinuierlich
erhalten.
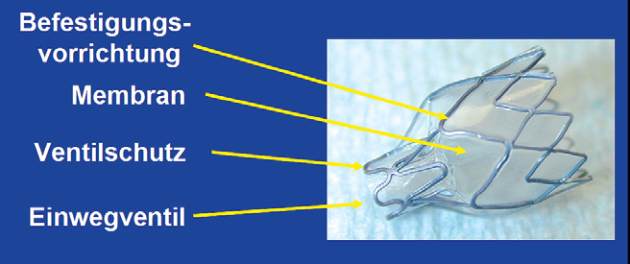
Abb. 4
Endobronchiales Einwegventil vom Typ Zephyr®.
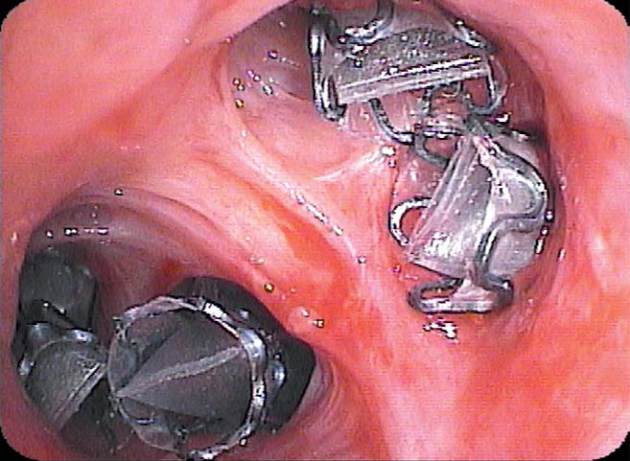
Abb. 5
Bronchoskopische Aufnahme mit vier Ventilen im rechten Oberlappen.
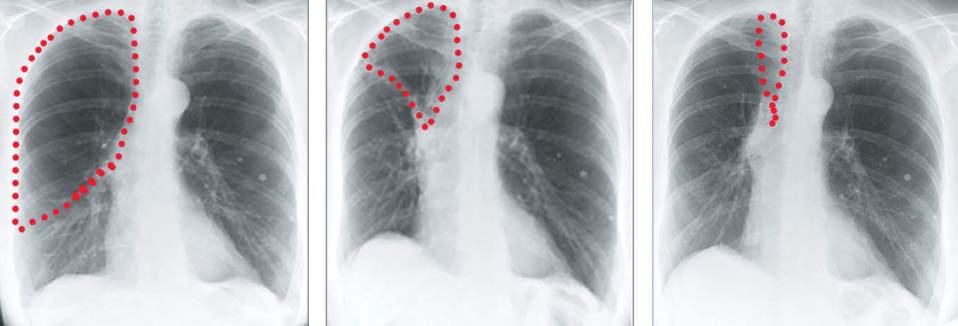
Abb. 6
Verlauf nach bronchoskopischer Lungenvolumenreduktion (BLVR) mittels Ventilimplantation: negative kollaterale Ventilation mit
Atelektasenbildung. Links vorher, Mitte nach 1 Tag, rechts nach 1 Monat. Wenn die Fissurenbeurteilung und die katheterbasierte Luft-
strommessung ergeben, dass die Lappengrenze nicht luftdurchlässig ist (negative kollaterale Ventilation), dann entleert sich die Luft aus
dem durch das Ventil isolierten Lungenareal und es kommt zur erwünschten Verkleinerung.
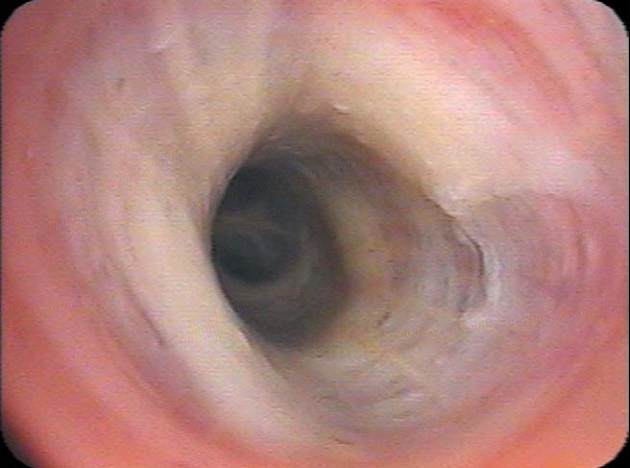
Abb. 7
Bronchialschleimhaut nach bronchoskopischer thermischer Dampfablation (BTVA).

